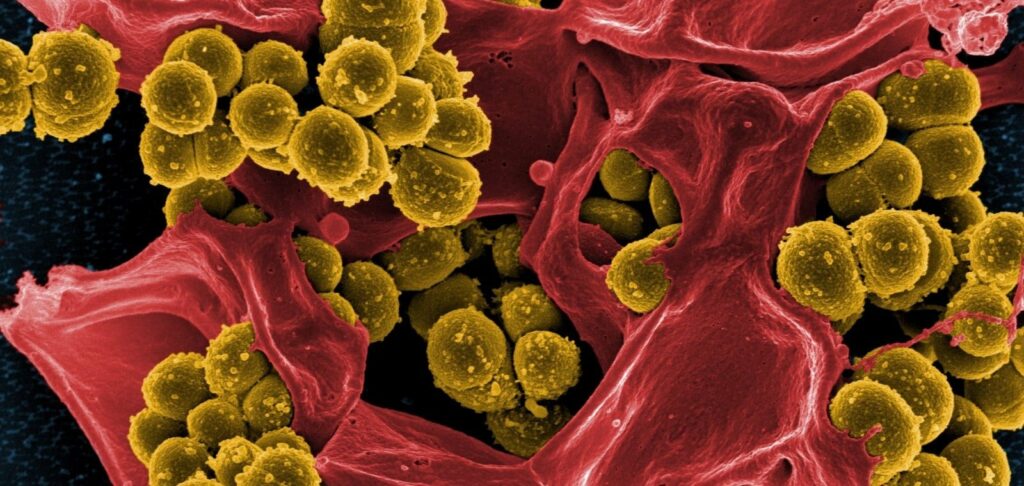
Згідно з теорією природного добору, використання будь-якого антибіотика врешті-решт призводить до появи супербактерій, тобто мікроорганізмів, які внаслідок мутацій стають стійкими до його впливу. Останнім часом цей процес іде надто швидко, значно випереджаючи швидкість розробки нових ліків. Сьогодні через резистентні бактерії у світі помирає понад 700 тис. осіб на рік, а якщо залишити проблему поза увагою, то кількість смертей збільшиться до 10 млн до 2050 року. Експерти вважають, що зусилля, яких докладають для контролю супербактерій, недостатні.
Псевдоалергія на пеніцилін
Вважається, що алергія на пеніцилін є реакцією непереносимості ліків, яка зустрічається найчастіше. Згідно з медичною статистикою її мають 10% жителів таких країн, як Велика Британія або США. Однак низка експертів упевнені, що ці відомості можуть бути недостовірними, а люди, які припускають у себе таку алергію, помиляються. Так, за деякими даними, справжня алергія на пеніцилін, що супроводжується IgE-опосередкованою реакцією, є дуже рідкісною і спостерігається менш як в 1% пацієнтів, а анафілактичні ж реакції й зовсім трапляються лише в 1-5 випадках на 10 тисяч.
Науковці з Медичної школи Гарвардського університету (США) стверджують, що пацієнти та лікарі в половині випадків мають справу з псевдоалергією на пеніцилін. За симптомами вона схожа на алергію, але має інші причини та механізми виникнення, наприклад, не задіяна імунна відповідь, реакція непереносимості розпочинається одразу з вивільнення медіатора запалення гістаміну. Друга половина побічних реакцій припадає на пацієнтів, які справді мали IgE-опосередковану алергію на пеніцилін, але за давниною років уже втратили чутливість до препарату. Через 10 років після виникнення алергічної реакції це відбувається приблизно у 80% пацієнтів.
Утім, навіть якщо йдеться про справжню алергію, її можливі наслідки набагато менш небезпечні, ніж відмова від використання препаратів пеніцилінового ряду. Тож фахівці вважають, що замінювати їх на антибіотики інших класів має сенс лише тоді, коли йдеться про гостру, загрозливу для життя алергічну реакцію, а не про банальний висип.
Головна проблема широкого поширення псевдоалергії полягає в тому, що вона сприяє зростанню стійкості патогенних мікроорганізмів до антибіотиків, тобто появі супербактерій. Пеніцилін працює точково і, незважаючи на те, що його було відкрито досить давно, зберігає свою активність щодо багатьох поширених збудників. Якщо ж через небажані реакції його замінюють іншими препаратами, то навіть у разі незначних інфекцій, як правило, використовують антибіотики широкого спектра активності: макроліди, фторхінолони, кліндаміцин тощо. Це створює сприятливе середовище для появи й атак супербактерій. Так, за статистикою, пацієнти з поганою переносимістю пеніциліну на 30% частіше за інших заражаються ванкоміцин-резистентним ентерококом, на 23% – бактерією Clostridium difficile і на 14% – метицилін-резистентним золотистим стафілококом. Розв’язанням цієї проблеми, на думку експертів, могло б стати проведення проб і аналізів перед кожним призначенням антибіотиків, однак для цього на ринку мають з’явитися доступні тест-системи, які дають змогу отримати результати за мінімальні терміни.
Фактор засмучення
Непідтверджена алергія на пеніцилін є далеко не єдиним чинником розвитку лікарської стійкості. Величезну проблему становить зловживання протимікробними засобами. Понад 80% антибактеріальних препаратів сьогодні призначають в амбулаторних медичних установах, проте від 30% до 60% виписаних рецептів вважаються неоптимальними, а 30% – і зовсім непотрібними. Найчастіше лікарі невиправдано призначають антибіотики при інфекціях верхніх дихальних шляхів, наприклад бронхітах або синуситах, викликаних вірусами. Примітно, що в більшості випадків вони роблять це не через власну неграмотність, а через наполегливість пацієнтів. Статистика свідчить, що пацієнти, які заздалегідь розраховують отримати рецепт на антибіотик, виходять із ним із кабінету лікаря втричі частіше, ніж ті, хто не має подібних очікувань. Лікарі країн Заходу побоюються, що якщо не дадуть пацієнту рецепт, він вважатиме якість медичного обслуговування незадовільною та звернеться по допомогу до іншого закладу.
Останнім часом цей феномен, що отримав назву «фактор засмучення», став дійсно поширеним явищем, що сприяє зростанню числа супербактерій. Справа дійшла до того, що різні медичні об’єднання стали випускати спеціальні інструкції, в яких рекомендують лікарям знижувати стурбованість пацієнтів, змінюючи термінологію, наприклад, називаючи бронхіт вірусною респіраторною інфекцією, і підвищувати їхню задоволеність, збільшуючи кількість часу, проведеного з пацієнтом, детально обговорюючи його захворювання, проводячи уважний огляд і призначаючи додаткові дослідження.
Не зупинити, а знищити
Ще однією серйозною проблемою є поганий комплаєнс – пацієнти не приймають ліки, як їм призначено. Люди занадто часто перестають пити антибіотик, щойно їм стає краще. Це дає змогу бактеріям розвивати стійкість до конкретного препарату. Можливим розв’язанням проблеми, на думку експертів, могло б стати підтримання досить високої ціни на протимікробні препарати та зміна умов медичного страхування. Як з економічної, так і з психологічної точки зору такий крок підвищить цінність антибіотиків в очах пацієнтів. Людина, якій довелося заплатити за препарат пристойну суму, з більшою ймовірністю закінчить курс лікування.
Утім, помилки часом роблять і лікарі. Щоб тримати процес появи лікарсько стійких штамів під контролем, вони повинні призначати антибіотики в дозах, які досить високі для досягнення бактерицидного ефекту. Якщо мікроорганізми загинуть, а не просто будуть інгібовані, мутації, які можуть виникнути під впливом протимікробного засобу, не поширюватимуться.
Всередині та зовні
Здебільшого супербактерії не становлять серйозної небезпеки для здорових людей і атакують тільки тих пацієнтів, імунітет яких ослаблений хворобою, травмою або хірургічною операцією. Саме тому найчастіше з ними пов’язані внутрішньолікарняні інфекції. При цьому переносниками супербактерій від пацієнта до пацієнта найчастіше стають лікарі та медсестри, які не дотримуються належним чином санітарних правил, наприклад, що стосуються миття рук або процедур стерилізації інструментів.
Утім, починаючи з середини 1990-х років реєструються і випадки позалікарняних інфекцій, спричинених резистентними бактеріями. Перші з них спалахнули серед наркоманів, які використовували ін’єкційні наркотики, проте потім вогнища зараження почали виникати в будь-яких закритих системах, наприклад у в’язницях, казармах, студентських гуртожитках, роздягальнях спортивних клубів – загалом, скрізь, де люди з різним станом здоров’я проводять певний час у замкненому просторі і грішать порушеннями правил особистої гігієни. Коли ж серед тих, хто заразився стійкими до антибіотиків інфекціями, почали реєструвати літніх людей, пацієнтів з імунодефіцитом, хронічними захворюваннями і дітей, стало очевидно, що супербактерії остаточно вийшли з-під контролю.
Щоб зупинити поширення супербактерій, у багатьох розвинених країнах світу було розроблено спеціальні правила, які вимагають від медичного персоналу в разі виявлення резистентної бактерії слідувати протоколу інфекційної лікарні: використовувати рукавички, халати і маски, мити руки, застосовувати дезінфікуючі засоби, а також ізолювати пацієнтів, щоб не допустити поширення інфекції в їдальнях, ванних кімнатах, ліфтах та ін.
Контролювати поширення позалікарняних інфекцій виявилося значно складніше, оскільки змусити людей неухильно дотримуватися санітарних правил без суворого нагляду медперсоналу неможливо. Однак саме своєчасне звернення по медичну допомогу, обов’язкове промивання та знезараження навіть незначних ран, ретельне миття та приготування продуктів, а також банальне миття рук – це саме те, що може не лише захистити від зараження, а й запобігти їхньому розповсюдженню супербактерій у людській популяції.
До групи ризику зараження бактеріями, стійкими до антибіотиків, потрапляють
- Діти та люди похилого віку.
- Люди з ослабленою імунною системою (зокрема пацієнти з ВІЛ, онкозахворюваннями, бронхіальною астмою, туберкульозом, цукровим діабетом тощо).
- Пацієнти, які приймають антибіотики широкого спектра дії.
- Співробітники і часті відвідувачі медичних установ.
- Працівники сфери тваринництва (випадки зараження були зареєстровані у свиней, великої рогатої худоби, домашньої птиці).
- Люди, які проживають у казармах, гуртожитках, в’язницях.
- Відвідувачі тату-салонів і манікюрних кабінетів.
- Любителі пляжного відпочинку, відвідувачі басейнів і спортивних залів.
- Наркомани, які використовують ін’єкційні наркотики.
Ситуація з нашестям супербактерій в Україні
Для нашої країни повною мірою характерна загальносвітова тенденція підвищення антибіотикорезистентності. Цьому багато в чому сприяє те, що в низці аптек антимікробні препарати продають без рецептів і навіть без списків призначень лікарів.
Інакше кажучи, часто такі лікарські засоби люди приймають на власний розсуд – без відповідних показань, не дотримуючись рекомендованої кратності та тривалості застосування. З іншого боку, в суспільстві побутує думка про шкоду антибіотиків для здоров’я як таких і для системи травлення зокрема, що дещо стримує їхнє безконтрольне застосування і, відповідно, зростання антибіотикорезистентності потенційно небезпечних мікроорганізмів.
Достовірних статистичних даних про рівень стійкості до антибіотиків основних патогенів, що циркулюють у популяції на нашій території, досить мало. Пов’язано це з тим, що системи моніторингу та звітності на рівні медзакладів немає. В амбулаторіях і стаціонарах лікарі призначають антибактеріальні препарати емпірично, тобто виходячи зі свого досвіду, і часто екстрено. Якщо через кілька днів стан пацієнта не поліпшується, йому підбирають протимікробний лікарський засіб іншого класу.
Визначення чутливості патогенів до антибіотиків проводять, тільки якщо це можливо: стан пацієнта не критичний, у нього можна взяти біоматеріал, він готовий оплатити послуги лабораторії, наприклад, з проведення досліджень за допомогою бакпосіву або ПЛР.
Справедливості заради варто зазначити, що ВООЗ тільки у 2015 році ухвалила план дій щодо боротьби з антибіотикорезистентністю у світовому масштабі та створила глобальну систему епіднагляду за стійкістю супербактерій до протимікробних препаратів (GLASS). Ця система має забезпечити впорядкований підхід до збору, аналізу та поширення даних про антибіотикорезистентність, що сприятиме створенню заходів для її зниження. З 2016 року Україна увійшла до числа країн учасниць GLASS. Однак план дій зі стримування поширення мікробної стійкості – на стадії розроблення, не призначено установу для координації мережі епіднагляду, не обрано референс-лабораторію і немає відповідного фінансування.
У нашій країні нещодавно було проведено кілька досліджень з проблеми антибіотикорезистентності, наприклад фахівці НМАПО ім. П.Л. Шупика з носоглотки здорових дітей у віці до 5 років виділили пневмококи, резистентні до котримоксазолу, еритроміцину та азитроміцину. Ці мікроорганізми можуть нічим себе не проявляти в організмі (безсимптомне носійство), але за певних умов здатні стати збудниками менінгіту.
Найзначніше на сьогодні наукове досягнення – участь України у 2014-2016 роках у міжнародному дослідженні Survey of Antibiotic Resistance (SOAR), в якому задіяні кілька десятків країн. За даними Journal of Antimicrobial Chemotherapy, метою цього етапу роботи було визначення чутливості до антибактеріальних препаратів пневмококів і гемофільної палички з низки країн, зокрема 195 штамів S. pneumoniae і 194 штамів H. Influenzae, виділених у пацієнтів фахівцями Лікувально-діагностичного центру медичної академії (Дніпро) і Національного інституту фтизіатрії і пульмонології (Київ). Виявилося, що загалом в Україні ці бактерії, які часто спричиняють захворювання дихальних шляхів, легше знищити антибіотиками, ніж аналогічні, наприклад, у Словацькій Республіці та Російській Федерації. Приміром, 97% штамів S. pneumoniae з України були чутливими до пеніциліну при внутрішньовенному введенні, а 83% – при пероральному. Таким чином, зараз Україні треба активніше долучатися до боротьби з антибіотикорезистентністю – налагоджувати систему контролю виявлених випадків, передачі регіональних даних на національний і міжнародний рівень, а відтак впроваджувати методи зменшення стійкості інфекцій до протимікробних засобів, розроблені ВООЗ та іншими організаціями. Є завдання і для провізорів: вам під силу роз’яснювати клієнтам аптек правила призначення та застосування антибіотиків, тим самим мінімізуючи кількість випадків самолікування.