Распространенность вторичных грибковых инфекций растет, особенно у пациентов с тяжелыми соматическими заболеваниями, проходящих антибактериальную, цитостатическую и иммуносупрессивную терапию.
Сегодня аптеки предлагают сотни фирменных противогрибковых препаратов для помощи таким пациентам.
Обзор противогрибковых препаратов
Противогрибковые препараты используются уже почти столетие. Впервые об успешном применении йодида калия для лечения дерматофитных инфекций было сообщено в 1903 году.
В течение следующих 50 лет прогресс в разработке противогрибковых средств был минимальным, пока в 1951 году не появился нистатин.
 В 1956 году были проведены исследования по оценке эффективности амфотерицина В, другого системного препарата.
В 1956 году были проведены исследования по оценке эффективности амфотерицина В, другого системного препарата.
В 1964 году начали использовать флуцитозин, а в 1970-х годах появились противогрибковые препараты второго поколения, включая производные имидазола (такие как миконазол и кетоконазол).
Десять лет спустя в качестве противогрибковых препаратов третьего поколения появились триазольные соединения (итраконазол, флуконазол) и аллиламины (тербинафин, нафтифин).
К наиболее современным препаратам четвертого поколения относятся липосомальные формы полиеновых антибиотиков (амфотерицин В и нистатин), новые производные триазола (вориконазол, позаконазол, равуконазол) и эхинокандины (каспофунгин).
Современные противогрибковые препараты доступны для всех возрастных групп — от новорожденных до пожилых людей — и выпускаются в различных формах.
Системные микозы лечатся растворами для внутривенного введения, таблетками, капсулами, драже и суспензиями для приема внутрь.
Местное лечение включает мази, кремы, гели, спреи, порошки, лосьоны, шампуни, растворы, противогрибковые лаки для ногтей, вагинальные таблетки и суппозитории.
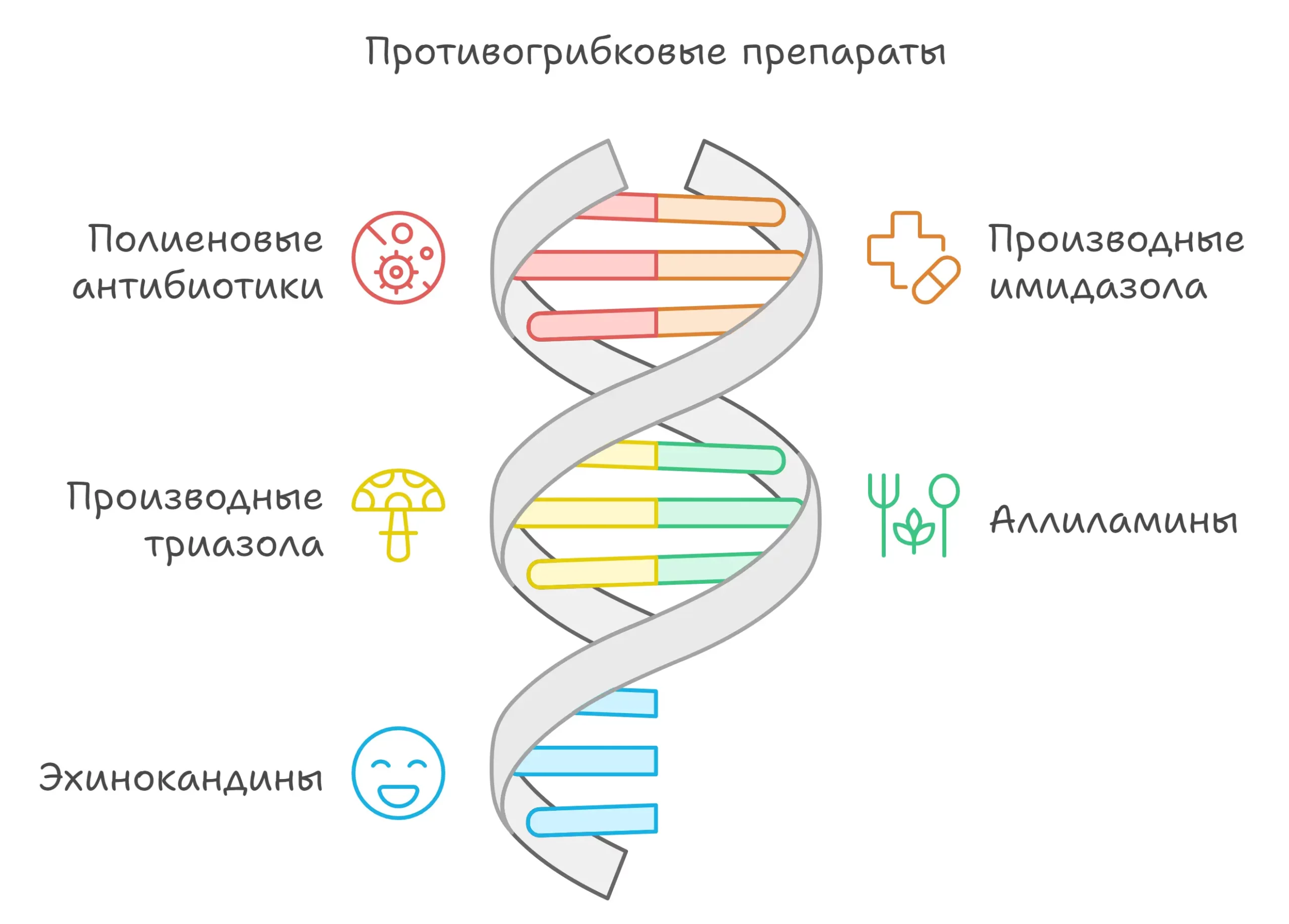
Классификация противогрибковых препаратов по химической структуре
- Полиеновые антибиотики: Нистатин, леворнидазол, натамицин, амфотерицин B, микофепин.
- Производные имидазола: Миконазол, кетоконазол, изоконазол, клотримазол, эконазол, тиоконазол, бифоназол, оксиконазол и др.
- Производные триазола: флуконазол, итраконазол, вориконазол и др.
- Аллиламины (N-метилнафталины): Тербинафин, нафтифин.
- Эхинокандины: Каспофунгин.
- Другие группы: Гризеофульвин, аморолфин, циклопирокс и др.

Системные противогрибковые препараты
Азольные противогрибковые препараты
В клинической практике азоловые противогрибковые препараты чаще всего используются для лечения системных микозов.
Азолы эффективны при пероральном или внутривенном приеме у пациентов с грибковыми инфекциями, вызванными Candida spp., включая генерализованный кандидоз при иммунокомпрометированных состояниях, а также при микозах, вызванных Cryptococcus neoformans, Microsporum spp, Blastomyces dermatitidis, Aspergillus, Coccidioides immitis, Histoplasma capsulatum, и Trichophyton spp.
Полиеновые антибиотики
Полиеновые антибиотики активны в отношении дрожжеподобных грибов и некоторых возбудителей глубоких микозов (Coccidioides, Histoplasma, Cryptococcus, Sporothrix), но их эффективность значительно ниже в отношении плесневых грибов и дерматофитов.
Помимо противогрибкового действия, препараты этой группы подавляют активность простейших (амебы, трихомонады, трипаносомы, лейшмании), а также проявляют противовирусные и антибластомикотические свойства.
Механизм действия
Большинство противогрибковых препаратов действуют путем нарушения метаболических процессов в клеточной мембране гриба, подавляя его размножение и рост.
При высоких концентрациях достигается как фунгистатический (подавление роста), так и фунгицидный (уничтожение микроорганизма) эффект.
Противогрибковые препараты также обладают иммуномодулирующими свойствами.
Полиены влияют на Т- и В-лимфоциты иммунной системы, усиливают активность фагоцитов и стимулируют пролиферацию клеток костного мозга.
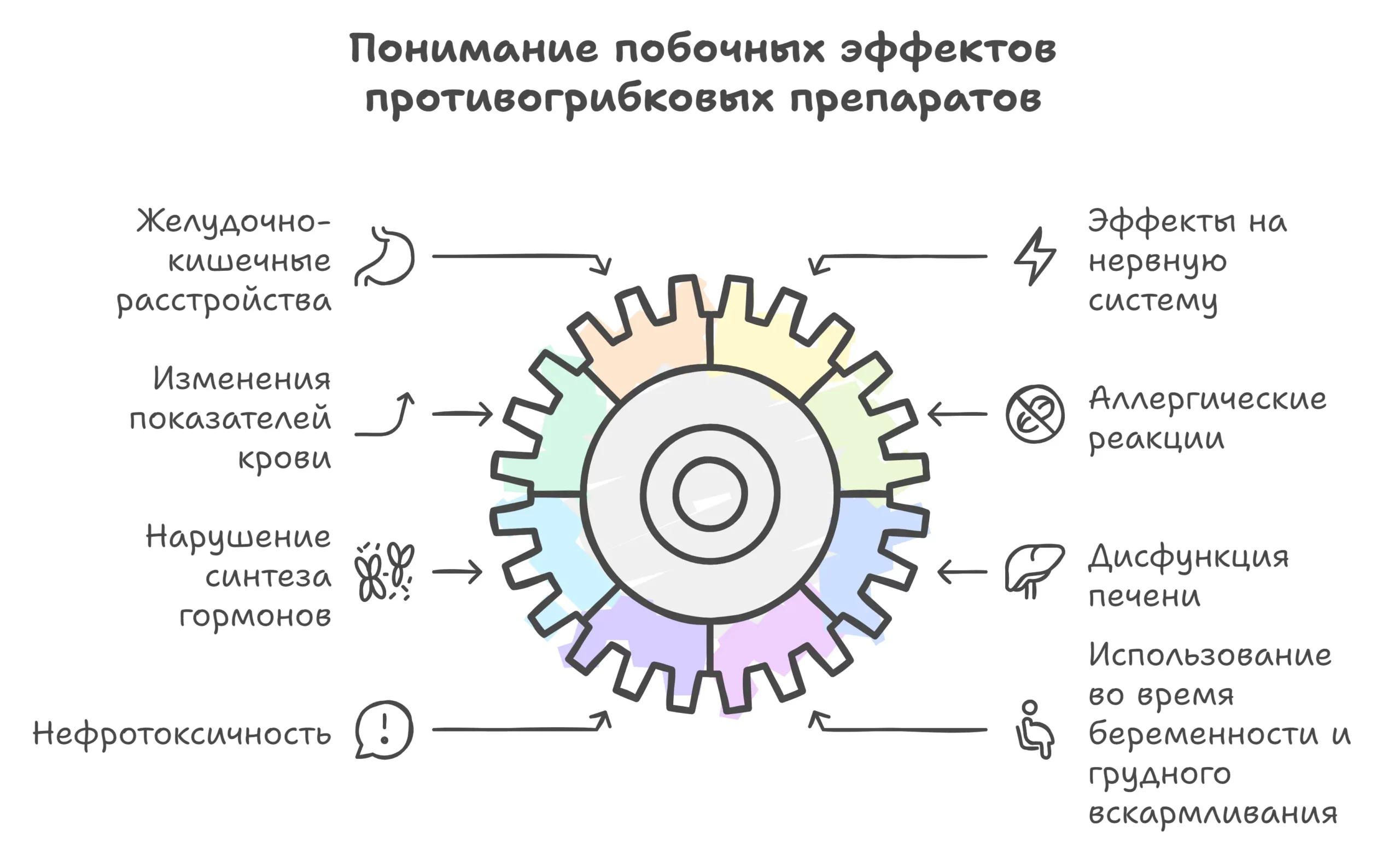
Побочные эффекты системных противогрибковых препаратов
Противогрибковые препараты могут вызывать желудочно-кишечные расстройства, такие как тошнота, боль в животе, диарея и вздутие живота.
Побочные эффекты со стороны нервной системы встречаются редко, но могут включать головные боли и преходящие нейропатии.
Возможны изменения показателей периферической крови (лейкопения, тромбоцитопения, гипокалиемия), флебиты при внутривенном введении и аллергические реакции.
Сообщалось о случаях нарушения синтеза эндогенных стероидов, фригидности и импотенции при применении азолов. Системное применение может привести к дисфункции печени с повышением уровня трансаминаз.
В связи с нефротоксическим действием полиеновых антибиотиков при внутривенном применении необходимо тщательно контролировать функцию почек.
Азолы и системные полиеновые антибиотики не рекомендуется применять во время беременности и кормления грудью.
Натамицин может применяться у беременных и кормящих женщин, а также у новорожденных.

Новые противогрибковые препараты
Каспофунгин
Первым представителем нового класса эхинокандинов является каспофунгин, который имеет принципиально иной механизм действия по сравнению с другими противогрибковыми препаратами.
Каспофунгин ингибирует синтез β-(1,3)-D-глюкана, разрушая клеточную стенку гриба.
Поскольку клетки млекопитающих не содержат β-(1,3)-D-глюкана, каспофунгин избирательно действует на грибки, что обеспечивает хорошую переносимость и незначительное количество побочных реакций, которые обычно не требуют прекращения терапии.
Он фунгициден в отношении штаммов Candida spp. и фунгистатичен в отношении Aspergillus spp. Каспофунгин вводится только внутривенно.
Вориконазол
Вориконазол, новое производное триазола, обладает более широким спектром активности и лучшими фармакокинетическими свойствами по сравнению со своим предшественником флуконазолом.
Вориконазол более эффективно ингибирует фермент, отвечающий за выработку эргостерола в клеточных мембранах грибов.
Он активен в отношении всех видов Candida и Aspergillus, включая штаммы, устойчивые к флуконазолу и итраконазолу.
Вориконазол также действует против Fusarium spp., Cryptococcus spp., Scedosporium apiospermum, и других грибов, включая дерматофиты и возбудителей эндемических микозов.
Препарат хорошо проникает через гематоэнцефалический барьер, достигая высоких концентраций в спинномозговой жидкости, что делает его пригодным для лечения грибкового менингита.
Посаконазол
В 2006 году Управление по контролю качества пищевых продуктов и лекарственных средств США одобрило позаконазол, новый противогрибковый препарат, выпускаемый в виде суспензии для приема внутрь.
Он активен в отношении Candida и Aspergillus, включая штаммы, устойчивые к флуконазолу, вориконазолу, итраконазолу и амфотерицину В. Позаконазол считается препаратом первой линии для лечения орофарингеального кандидоза у пациентов с тяжелыми заболеваниями и ослабленной иммунной системой, например, при иммунодефиците после трансплантации костного мозга или раковых заболеваниях системы крови.
Во всем мире продолжаются исследования новых эффективных противогрибковых препаратов: активно изучаются такие соединения, как коринександин, фузакандин, сордарин, циспентахин и азоксибациллин.

Новые противогрибковые препараты
Фосманогепикс
Фосманогепикс — перспективный противогрибковый препарат, направленный на фермент Gwt1, имеющий решающее значение для целостности клеточной стенки грибов.
Он показал эффективность против широкого спектра грибковых патогенов, включая штаммы с множественной лекарственной устойчивостью.
Клинические испытания продемонстрировали его потенциал в лечении кандидемии и инвазивных плесневых инфекций при использовании как внутривенных, так и пероральных препаратов.
Ибрексафунгерп
Ибрексафунгерп, первый в своем классе тритерпеноидный противогрибковый препарат, одобрен для лечения вульвовагинального кандидоза и находится в стадии исследования для лечения инвазивных грибковых инфекций.
Он демонстрирует активность широкого спектра действия, в том числе против штаммов, устойчивых к эхинокандинам и азолам.
Олорофим
Олорофим направлен на борьбу с редкими плесневыми инфекциями путем ингибирования дигидрооротатдегидрогеназы, ключевого фермента в синтезе пиримидинов.
Он эффективен против устойчивых к азолам Aspergillus видов и в настоящее время находится в фазе 3 испытаний.
Эти новые препараты представляют собой значительный прогресс в противогрибковой терапии, предлагая новые механизмы действия для борьбы с устойчивыми грибковыми инфекциями.
Пероральные и парентеральные противогрибковые препараты
Система классификации ATC: Дерматологические средства
- D01A A01 — Нистатин
- D01A A02 — Натамицин
- D01B A01 — Гризеофульвин
- D01B A02 — Тербинафин
Система классификации ATC: Системные противогрибковые препараты
- J02AA — Противогрибковые антибиотики:
- J02AA A01 — Амфотерицин B
- J02AA A02 — Гацитицин
- J02AB — Производные имидазола:
- J02AB01 — Миконазол
- J02AB02 — Кетоконазол
- J02AC — Производные триазола:
- J02AC01 — Флуконазол
- J02AC02 — Итраконазол
- J02AC03 — Вориконазол
- J02AC04 — Посаконазол
- J02AX — Другие системные противогрибковые препараты:
- J02AX01 — флуцитозин
- J02AX04 — Каспофунгин
- J02AX05 — Микафунгин
- J02AX06 — Анидулафунгин
- J02AX10 — Другие
Лечение грибковых инфекций
Поверхностные и ногтевые грибковые инфекции
Грибковые инфекции стоп, ногтей, волосистой части головы и кожи являются наиболее распространенными, при этом преобладают онихомикозы.
При поверхностных инфекциях ногтевой пластины может быть достаточно местного лечения.
Системная терапия показана при онихомикозах, поражающих до двух третей глубины ногтя, с умеренным или тяжелым гиперкератозом, или когда инфекция поражает почти весь ноготь даже без значительного утолщения.
Широко распространенный онихомикоз с глубоким поражением ногтей требует комбинированной терапии с использованием как местных, так и системных противогрибковых препаратов.
Тербинафин и итраконазол являются препаратами выбора при микозах кожи и ногтей, а также при грибковых инфекциях волос (таких как трихофития и микроспория).
Амфотерицин В и гризеофульвин используются реже.
Кандидоз пищеварительного и мочеполового трактов
Кандидоз особенно часто встречается в пищеварительном и мочеполовом трактах.
Грибковые инфекции желудочно-кишечного тракта часто не имеют характерной клинической картины, протекая в виде хронического гастрита, дуоденита или энтероколита, что затрудняет диагностику.
При гастроинтестинальном кандидозе целесообразно использовать неабсорбируемый противогрибковый препарат натамицин, который действует только в пищеварительном тракте.
Позаконазол рекомендуется международными специалистами не только для лечения, но и для профилактики кандидоза верхних отделов желудочно-кишечного тракта.
При урогенитальном кандидозе обычно назначается краткосрочная системная противогрибковая терапия флуконазолом и другими производными триазола.
Острый диссеминированный кандидоз
Острый диссеминированный кандидоз — это серьезное заболевание, которое развивается в результате гематогенного распространения видов Candida, возможно, во время инвазивных процедур, манипуляций, трансплантации костного мозга или органов.
Клинически это состояние часто проявляется стойкой или рецидивирующей лихорадкой, несмотря на терапию антибиотиками широкого спектра действия. Смертность при кандидемии составляет 40 %, а при остром диссеминированном кандидозе (поражающем несколько органов) она возрастает до 70-80 %.
Эффективные методы лечения кандидоза включают амфотерицин В, флуконазол, итраконазол, вориконазол и каспофунгин.
Итраконазол не следует использовать в качестве начальной терапии инвазивного кандидоза из-за времени, необходимого для достижения стабильных концентраций в крови (1-2 недели).
Кандидозный менингит
Кандидозный менингит лечат вориконазолом, амфотерицином B (или его липосомальными формами), флуконазолом и флуцитозином в сочетании с другими противогрибковыми препаратами.
Аспергиллезные инфекции
В последние годы отмечается рост аспергиллеза — инфекции органов дыхания, вызываемой различными видами плесени Aspergillus.
Эти инфекции могут маскироваться под синусит, бронхиальную астму и хроническую обструктивную болезнь легких.
К сожалению, частота инвазивного аспергиллеза также возросла, а смертность превышает смертность от аналогичных форм кандидоза и достигает 87%.
Лечение различных форм аспергиллеза включает производные триазола (итраконазол, вориконазол), амфотерицин В и каспофунгин.
Важные аспекты противогрибковой терапии
При лечении пациентов с грибковыми инфекциями необходимо учитывать:
- тяжесть заболевания
- Тип возбудителя
- Состояние пораженного органа-мишени
- Побочные эффекты противогрибковых препаратов
- Взаимодействие с другими лекарственными средствами
- Состояние печени и почек