Поширеність вторинних грибкових інфекцій зростає, особливо у пацієнтів з важкими соматичними захворюваннями, які проходять антибактеріальну, цитостатичну та імуносупресивну терапію.
Сьогодні аптеки пропонують сотні фірмових протигрибкових препаратів для допомоги таким пацієнтам.
Огляд протигрибкових препаратів
Протигрибкові препарати використовують уже майже століття. Уперше про успішне застосування йодиду калію для лікування дерматофітних інфекцій було повідомлено 1903 року.
Протягом наступних 50 років прогрес у розробці протигрибкових засобів був мінімальним, доки 1951 року не з’явився ністатин.
У 1956 році було проведено дослідження з оцінки ефективності амфотерицину В, іншого системного препарату.
У 1964 році почали використовувати флуцитозин, а в 1970-х роках з’явилися протигрибкові препарати другого покоління, включно з похідними імідазолу (такі як міконазол і кетоконазол).
Десять років потому як протигрибкові препарати третього покоління з’явилися триазольні сполуки (ітраконазол, флуконазол) і аліламіни (тербінафін, нафтифін).
До найсучасніших препаратів четвертого покоління належать ліпосомальні форми полієнових антибіотиків (амфотерицин В і ністатин), нові похідні триазолу (вориконазол, позаконазол, равуконазол) та ехінокандини (каспофунгін).
Сучасні протигрибкові препарати доступні для всіх вікових груп – від новонароджених до літніх людей – і випускаються в різних формах.
Системні мікози лікуються розчинами для внутрішньовенного введення, таблетками, капсулами, драже і суспензіями для прийому всередину.
Місцеве лікування включає мазі, креми, гелі, спреї, порошки, лосьйони, шампуні, розчини, протигрибкові лаки для нігтів, вагінальні таблетки та супозиторії.
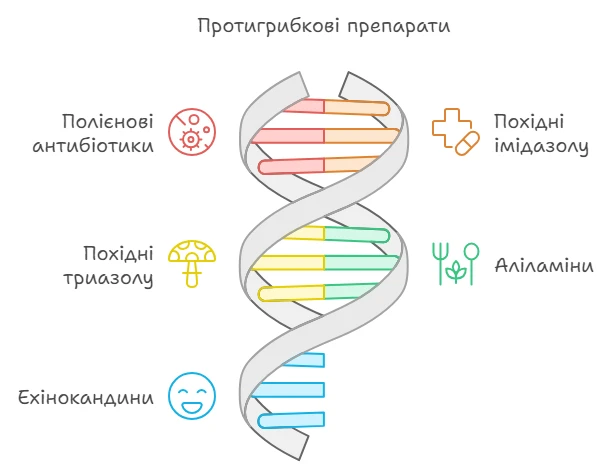
Класифікація протигрибкових препаратів за хімічною структурою
- Полієнові антибіотики: Ністатин, леворнідазол, натаміцин, амфотерицин B, мікофепін.
- Похідні імідазолу: Міконазол, кетоконазол, ізоконазол, клотримазол, еконазол, тіоконазол, біфоназол, оксиконазол тощо.
- Похідні триазолу: флуконазол, ітраконазол, вориконазол та ін.
- Аліламіни (N-метилнафталіни): Тербінафін, нафтифін.
- Ехінокандини: Каспофунгін.
- Інші групи: Гризеофульвін, аморолфін, циклопірокс та ін.

Системні протигрибкові препарати
Азольні протигрибкові препарати
У клінічній практиці азолові протигрибкові препарати найчастіше використовують для лікування системних мікозів.
Азоли ефективні при пероральному або внутрішньовенному прийомі у пацієнтів із грибковими інфекціями, спричиненими Candida spp., включаючи генералізований кандидоз при імунокомпрометованих станах, а також при мікозах, спричинених Cryptococcusneoformans, Microsporum spp, Blastomyces dermatitidis, Aspergillus, Coccidioides immitis, Histoplasma capsulatum, і Trichophyton spp.
Полієнові антибіотики
Полієнові антибіотики активні відносно дріжджоподібних грибів і деяких збудників глибоких мікозів (Coccidioides, Histoplasma, Cryptococcus, Sporothrix), але їхня ефективність значно нижча відносно пліснявих грибів і дерматофітів.
Крім протигрибкової дії, препарати цієї групи пригнічують активність найпростіших (амеби, трихомонади, трипаносоми, лейшманії), а також виявляють противірусні та антибластомікотичні властивості.
Механізм дії
Більшість протигрибкових препаратів діють шляхом порушення метаболічних процесів у клітинній мембрані гриба, пригнічуючи його розмноження і ріст.
За високих концентрацій досягається як фунгістатичний (пригнічення росту), так і фунгіцидний (знищення мікроорганізму) ефект.
Протигрибкові препарати також мають імуномодулювальні властивості.
Полієни впливають на Т- і В-лімфоцити імунної системи, посилюють активність фагоцитів і стимулюють проліферацію клітин кісткового мозку.
Побічні ефекти системних протигрибкових препаратів
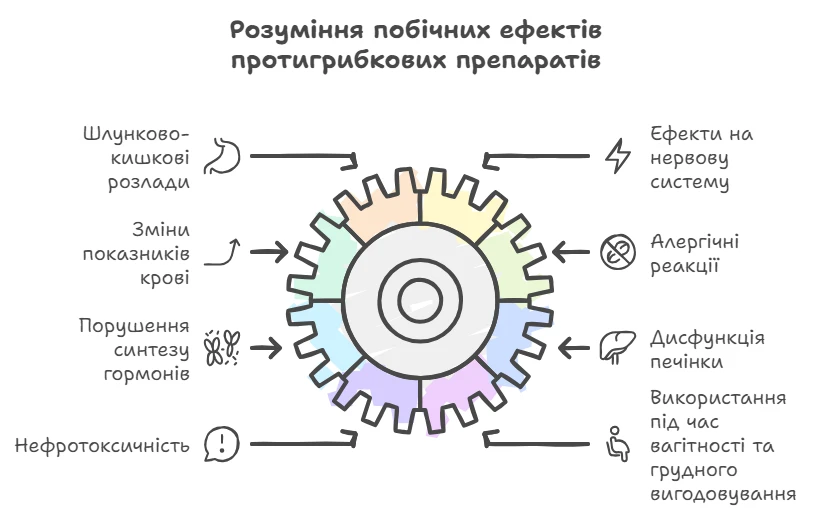
Протигрибкові препарати можуть спричиняти шлунково-кишкові розлади, такі як нудота, біль у животі, діарея і здуття живота.
Побічні ефекти з боку нервової системи трапляються рідко, але можуть включати головні болі та минущі нейропатії.
Можливі зміни показників периферичної крові (лейкопенія, тромбоцитопенія, гіпокаліємія), флебіти при внутрішньовенному введенні та алергічні реакції.
Повідомлялося про випадки порушення синтезу ендогенних стероїдів, фригідності та імпотенції при застосуванні азолів. Системне застосування може призвести до дисфункції печінки з підвищенням рівня трансаміназ.
У зв’язку з нефротоксичною дією полієнових антибіотиків при внутрішньовенному застосуванні необхідно ретельно контролювати функцію нирок.
Азоли та системні полієнові антибіотики не рекомендується застосовувати під час вагітності та годування груддю.
Натаміцин може застосовуватися у вагітних і жінок, які годують груддю, а також у новонароджених.

Нові протигрибкові препарати
Каспофунгин
Першим представником нового класу ехінокандинів є каспофунгін, який має принципово інший механізм дії порівняно з іншими протигрибковими препаратами.
Каспофунгін інгібує синтез β-(1,3)-D-глюкану, руйнуючи клітинну стінку гриба.
Оскільки клітини ссавців не містять β-(1,3)-D-глюкану, каспофунгін вибірково діє на грибки, що забезпечує добру переносимість і незначну кількість побічних реакцій, які зазвичай не потребують припинення терапії.
Він фунгіцидний щодо штамів Candida spp. і фунгістатичний щодо Aspergillus spp. Каспофунгін вводиться тільки внутрішньовенно.
Вориконазол
Вориконазол, нове похідне триазолу, має ширший спектр активності та кращі фармакокінетичні властивості порівняно зі своїм попередником флуконазолом.
Вориконазол більш ефективно інгібує фермент, що відповідає за вироблення ергостеролу в клітинних мембранах грибів.
Він активний щодо всіх видів Candida і Aspergillus, включаючи штами, стійкі до флуконазолу та ітраконазолу.
Вориконазол також діє проти Fusarium spp., Cryptococcus spp., Scedosporium apiospermum, та інших грибів, включно з дерматофітами та збудниками ендемічних мікозів.
Препарат добре проникає через гематоенцефалічний бар’єр, досягаючи високих концентрацій у спинномозковій рідині, що робить його придатним для лікування грибкового менінгіту.
Посаконазол
У 2006 році Управління з контролю якості харчових продуктів і лікарських засобів США схвалило позаконазол, новий протигрибковий препарат, що випускається у вигляді суспензії для прийому всередину.
Він активний щодо Candida і Aspergillus, включно зі штамами, стійкими до флуконазолу, вориконазолу, ітраконазолу та амфотерицину В. Позаконазол вважається препаратом першої лінії для лікування орофарингеального кандидозу в пацієнтів із тяжкими захворюваннями та ослабленою імунною системою, наприклад, за умови імунодефіциту після трансплантації кісткового мозку або ракових захворювань системи крові.
У всьому світі тривають дослідження нових ефективних протигрибкових препаратів: активно вивчають такі сполуки, як коринександин, фузакандин, сордарин, циспентахін і азоксибацилін.

Нові протигрибкові препарати
Фосманогепикс
Фосманогепікс – перспективний протигрибковий препарат, спрямований на фермент Gwt1, що має вирішальне значення для цілісності клітинної стінки грибів.
Він показав ефективність проти широкого спектра грибкових патогенів, включаючи штами з множинною лікарською стійкістю.
Клінічні випробування продемонстрували його потенціал у лікуванні кандидемії та інвазивних цвілевих інфекцій при використанні як внутрішньовенних, так і пероральних препаратів.
Ибрексафунгерп
Ібрексафунгерп, перший у своєму класі тритерпеноїдний протигрибковий препарат, схвалений для лікування вульвовагінального кандидозу і перебуває у стадії дослідження для лікування інвазивних грибкових інфекцій.
Він демонструє активність широкого спектра дії, зокрема проти штамів, стійких до ехінокандинів та азолів.
Олорофим
Олорофим направлен на борьбу с редкими плесневыми инфекциями путем ингибирования дигидрооротатдегидрогеназы, ключевого фермента в синтезе пиримидинов.
Он эффективен против устойчивых к азолам Aspergillus видов и в настоящее время находится в фазе 3 испытаний.
Эти новые препараты представляют собой значительный прогресс в противогрибковой терапии, предлагая новые механизмы действия для борьбы с устойчивыми грибковыми инфекциями.
Пероральні та парентеральні протигрибкові препарати
Система класифікації ATC: Дерматологічні засоби
- D01A A01 – Ністатин
- D01A A02 – Натаміцин
- D01B A01 – Гризеофульвін
- D01B A02 – Тербінафін
Система класифікації ATC: Системні протигрибкові препарати
- J02AA– Протигрибкові антибіотики:
- J02AA A01 – Амфотерицин B
- J02AA A02 – Гацитицин
- J02AB– Похідні імідазолу:
- J02AB01 – Міконазол
- J02AB02 – Кетоконазол
- J02AC– Похідні триазолу:
- J02AC01 – Флуконазол
- J02AC02 – Ітраконазол
- J02AC03 – Вориконазол
- J02AC04 – Посаконазол
- J02AX– Інші системні протигрибкові препарати:
- J02AX01 – флуцитозин
- J02AX04 – Каспофунгін
- J02AX05 – Мікафунгін
- J02AX06 – Анідулафунгін
- J02AX10 – Інші
Лікування грибкових інфекцій
Поверхневі та нігтьові грибкові інфекції
Грибкові інфекції стоп, нігтів, волосистої частини голови та шкіри є найпоширенішими, при цьому переважають оніхомікози.
За поверхневих інфекцій нігтьової пластини може бути достатньо місцевого лікування.
Системна терапія показана в разі оніхомікозів, що вражають до двох третин глибини нігтя, з помірним або тяжким гіперкератозом, або коли інфекція вражає майже весь ніготь навіть без значного потовщення.
Широко розповсюджений оніхомікоз із глибоким ураженням нігтів потребує комбінованої терапії з використанням як місцевих, так і системних протигрибкових препаратів.
Тербінафін та ітраконазол є препаратами вибору при мікозах шкіри та нігтів, а також при грибкових інфекціях волосся (таких як трихофітія та мікроспорія).
Амфотерицин В і гризеофульвін використовують рідше.
Кандидоз травного та сечостатевого трактів
Кандидоз особливо часто зустрічається в травному та сечостатевому трактах.
Грибкові інфекції шлунково-кишкового тракту часто не мають характерної клінічної картини, протікаючи у вигляді хронічного гастриту, дуоденіту або ентероколіту, що ускладнює діагностику.
У разі гастроінтестинального кандидозу доцільно використовувати неабсорбований протигрибковий препарат натаміцин, який діє тільки в травному тракті.
Позаконазол рекомендується міжнародними фахівцями не тільки для лікування, а й для профілактики кандидозу верхніх відділів шлунково-кишкового тракту.
При урогенітальному кандидозі зазвичай призначається короткострокова системна протигрибкова терапія флуконазолом та іншими похідними триазолу.
Острый диссеминированный кандидоз
Гострий дисемінований кандидоз – це серйозне захворювання, що розвивається внаслідок гематогенного поширення видів Candida, можливо, під час інвазивних процедур, маніпуляцій, трансплантації кісткового мозку або органів.
Клінічно цей стан часто проявляється стійкою або рецидивуючою лихоманкою, незважаючи на терапію антибіотиками широкого спектра дії. Смертність за кандидемії становить 40 %, а за гострого дисемінованого кандидозу (що вражає кілька органів) вона зростає до 70-80 %.
Ефективні методи лікування кандидозу включають амфотерицин В, флуконазол, ітраконазол, вориконазол і каспофунгін.
Ітраконазол не слід використовувати як початкову терапію інвазивного кандидозу через час, необхідний для досягнення стабільних концентрацій у крові (1-2 тижні).
Кандидозний менінгіт
Кандидозний менінгіт лікують вориконазолом, амфотерицином B (або його ліпосомальними формами), флуконазолом і флуцитозином у поєднанні з іншими протигрибковими препаратами.
Аспергільозні інфекції
Останніми роками відзначається зростання аспергільозу – інфекції органів дихання, яку викликають різні види цвілі Aspergillus.
Ці інфекції можуть маскуватися під синусит, бронхіальну астму та хронічну обструктивну хворобу легень.
На жаль, частота інвазивного аспергільозу також зросла, а смертність перевищує смертність від аналогічних форм кандидозу і сягає 87%.
Лікування різних форм аспергільозу включає похідні триазолу (ітраконазол, вориконазол), амфотерицин В і каспофунгін.
Важливі аспекти протигрибкової терапії
При лікуванні пацієнтів із грибковими інфекціями необхідно враховувати:
- тяжкість захворювання
- Тип збудника
- Стан ураженого органу-мішені
- Побічні ефекти протигрибкових препаратів
- Взаємодія з іншими лікарськими засобами
- Стан печінки та нирок