От человека к человеку
Ветряная оспа известна очень давно. Впервые это заболевание было описано в XVI веке. Долгое время его рассматривали как разновидность натуральной оспы и только с 70-х годов XIX века признали самостоятельной болезнью. Вызывает ее вирус Varicella zoster, который относится к третьему типу большой группы герпесвирусов, и иногда в литературе можно встретить обозначение ВГЧ 3 (вирус герпеса человека). Он неустойчив во внешней среде и быстро теряет активность под действием ультрафиолета и при температуре выше 50 °С. Но вирус хорошо переносит низкие температуры, повторные замораживания и оттаивания.
Источником инфекции является человек, болезнь распространяется воздушно-капельным путем. Вирус потоком воздуха может переноситься на большие расстояния – в соседние комнаты, с одного этажа здания на другой. Именно с этим связано название болезни «ветряная» оспа. Восприимчивость к инфекции очень высокая – заболевание развивается почти у всех, кто был в контакте с больным и не болел ранее. Преимущественно болеют дети дошкольного возраста.
Иммунитет после перенесенной ветряной оспы стойкий. Повторные случаи заболевания встречаются редко. Однако вирус сохраняется в организме и при снижении защитных сил у взрослых проявляется в виде герпеса зостер, или опоясывающего лишая.
Болеют ветряной оспой в любом возрасте. Серьезную опасность представляет это заболевание для не болевших им взрослых, беременных женщин, новорожденных и ослабленных детей. Вот почему очень важно исключить контакт таких людей с малышами, больными ветрянкой, а здоровых детей – со взрослыми, пораженными герпесом зостер.
«Капли росы на лепестках розы»
Входными воротами при ветрянке являются слизистые оболочки верхних дыхательных путей. Затем по лимфатическим путям вирус попадает в кровь и разносится по всему организму. Излюбленные места его оседания и размножения – слизистые оболочки и клетки кожи. В результате такого поражения появляются маленькие пузырьки – везикулы, которые иногда вскрываются и образуют открытую поверхность (эрозии) или покрываются корочкой.
Высыпания в виде везикул и эрозий появляются на слизистой оболочке полости рта, верхних дыхательных путей, редко – мочевыводящей и пищеварительной систем. Все виды герпесвирусов поражают нервные окончания. При тяжелом течении болезни возможна генерализация инфекции и развитие очагов во внутренних органах (печени, почках), а также веществе головного мозга.
Инкубационный период ветряной оспы длится от 11 до 21 дня, но чаще – 14–17 дней с момента инфицирования. Первые признаки заболевания продолжаются от нескольких часов до 1–2 дней. В это время дети жалуются на быструю утомляемость, становятся плаксивыми и капризными, отказываются от еды. Температура тела на этом этапе редко повышается до высоких цифр. Иногда могут появиться единичные мелкоточечные или мелкопятнистые высыпания.
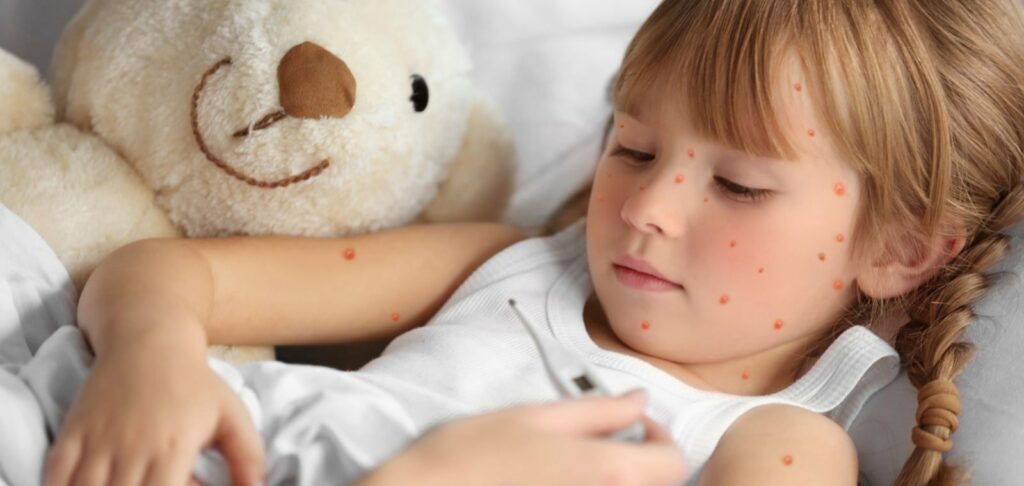
Далее следует период высыпаний, который продолжается 2–5 дней. Происходит быстрый подъем температуры, появляются головная боль и характерная сыпь, иногда с зудом. Первые пузырьки образуются на волосистой части головы, лице и туловище. В этом периоде болезни развитие новых высыпаний происходит волнами, каждый раз сопровождаясь ухудшением общего состояния.
Ветряночная сыпь обычно округлой или овальной формы, не более 0,5 см в диаметре, окружена красным венчиком, а содержимое пузырьков – прозрачное. По форме они напоминают капельки. «Капли росы на лепестках розы» – так поэтично иногда описывают этот характерный симптом ветряной оспы.
По внешнему виду высыпания при ветряной оспе, особенно на этапе образования корочек, могут быть очень похожи на бактериальное поражение кожи – пиодермии. В таких ситуациях при неправильной постановке диагноза возникает риск осложненного течения болезни, инфицирования окружающих детей и взрослых, неоправданного приема антибиотиков и других медикаментов.
Уже на второй день после появления сыпи ее элементы спадают и покрываются корочками. Подсыхают и отпадают корочки в течение 5–7 дней, иногда оставляя единичные рубчики. Их называют «визитной карточкой ветряной оспы».
Много неприятностей доставляют малышам и их родителям высыпания в полости рта: из-за болезненности афт и эрозий дети отказываются от еды и питья, но в то же время отчаянно сопротивляются обработке элементов сыпи дезинфицирующими растворами.
Период обратного развития болезни продолжается в течение 1–2 недель после появления последних высыпаний. Больной ветрянкой заразен для окружающих за 2–3 дня до появления сыпи и еще 5 дней после появления последнего пузырька.
У детей можно встретить как стертое течение заболевания в виде незначительного недомогания и единичных элементов сыпи, так и тяжелое, с развитием осложнений. Поэтому каждый ребенок с подозрением на ветряную оспу должен быть осмотрен врачом.

Лечим маленьких пациентов
При неосложненном течении ветряной оспы лечение ребенка проводится на дому. Госпитализация в боксированное отделение инфекционной больницы показана при тяжелом, осложненном течении или по эпидпоказаниям (проживание в общежитии и др.).
Легкое и среднетяжелое течение болезни не требует соблюдения какого-либо режима или диеты. В острый период при высокой температуре тела рекомендуется соблюдать постельный режим. Особое внимание необходимо уделять чистоте белья и предупреждению инфицирования элементов сыпи при расчесывании. Поэтому маленьким детям нередко зашивают рукава пижамы или распашонки, чтобы они во сне не срывали корочки.
Покупателям аптек, затрудняющимся в выборе наружного средства для ускорения подсыхания пузырьков, можно рекомендовать 2–5 % раствор марганцевокислого калия или 1%-ный спиртовой раствор бриллиантового зеленого. Для обработки высыпаний на слизистых оболочках полости рта подойдут водные растворы анилиновых красителей или специальные гели с анестетиками. Эффективно применение таблетированных форм оральных антисептиков, содержащих лизоцим. Благодаря способности растворять оболочку микробной клетки и восстанавливать местную иммунную защиту, лизоцим не только препятствует появлению новых высыпаний, но и ускоряет заживление уже имеющихся афт и эрозий в полости рта.
Жидкие лекарственные формы антисептиков для полости рта, содержащие гексетидин, можно использовать как для полосканий, так и для обработки афт с помощью тампона, смоченного в растворе.
При поражении глаз провизор может рекомендовать для закапывания растворы фурацилина, сульфацила натрия, при высыпаниях на роговице – капли или глазную мазь с ацикловиром или рекомбинантным интерфероном. По согласованию с врачом-окулистом применяются специальные витаминные капли и мази.
Для обработки высыпаний на половых органах оправдано применение дезинфицирующих растворов с хлоргексидином.
Симптоматическая терапия проводится по назначению врача. Как правило, возникает необходимость в жаропонижающих средствах (ацетилсалициловая кислота противопоказана!) и антибиотиках при развитии гнойных осложнений. При очень сильном зуде используют антигистаминные средства.
Противогерпетические препараты (ацикловир) вовнутрь и парентерально применяют только при очень тяжелых формах заболевания в условиях стационара. Использование препаратов интерферона и его индукторов также требует врачебного контроля.
Как предупредить ветрянку
Профилактика ветряной оспы достигается изоляцией больных. В детских дошкольных учреждениях для малышей, не болевших ветрянкой, но, возможно, контактировавших с заболевшим ребенком, устанавливается карантин на 21 день.
За рубежом уже довольно давно используют варицелла-зостер вакцину, содержащую живые ослабленные возбудители заболевания. Чтобы практически предотвратить появление заболевания, необходимо вакцинировать 85–90% детей. Это пока невыполнимо в нашей стране, поскольку вакцинация против ветряной оспы не является обязательной и не включена в календарь прививок, утвержденный Министерством зравоохранения.
Оптимальный возраст для вакцинации – 12–24 месяцев. В США детей прививают дважды, с интервалом 4–8 недель. Прививка также рекомендована для подростков 13 лет и старше. В большинстве других стран ограничиваются однократной прививкой. Такая разница в схемах применения вакцин вызвана различной их дозировкой и иммуногенностью.
Вакцина может быть также использована для экстренной профилактики инфекции: если прививка сделана в течение первых трех суток после вероятного контакта с заболевшим, почти в 90% случаев удается предотвратить заболевание.
В ответ на вакцинацию у 95% детей вырабатываются специфические антитела и 70–90% приобретают защиту от инфекции в среднем на 7–10 лет. А согласно данным японских исследователей (в Японии впервые была зарегистрирована вакцина), иммунитет сохраняется 10–20 лет. Циркулирующий среди детей и взрослых вирус обеспечивает естественную «ревакцинацию» привитых.
Читайте также: Исследования доказали, что вакцина против ветрянки (опоясывающего лишая) снижает риск инсульта
Использованы фото Shutterstock/FOTODOM UKRAINE